Inhalte
- Ein paar Worte zur hämolytischen Erkrankung des Neugeborenen …
- Die Ursachen der hämolytischen Erkrankung des Neugeborenen
- Symptome und Formen einer hämolytischen Erkrankung eines Kindes
- Diagnostik der hämolytischen Erkrankung des Neugeborenen
- Hämolytische Erkrankung des Neugeborenen – Behandlung
- Hämolytische Erkrankung des Neugeborenen – Prophylaxe
Im Einklang mit seiner Mission bemüht sich das Editorial Board von MedTvoiLokony, zuverlässige medizinische Inhalte bereitzustellen, die durch die neuesten wissenschaftlichen Erkenntnisse unterstützt werden. Das zusätzliche Kennzeichen „Geprüfter Inhalt“ zeigt an, dass der Artikel von einem Arzt geprüft oder direkt verfasst wurde. Diese zweistufige Verifizierung: ein Medizinjournalist und ein Arzt, ermöglicht es uns, Inhalte in höchster Qualität nach aktuellem medizinischem Wissen bereitzustellen.
Unser Engagement in diesem Bereich wurde unter anderem von der Association of Journalists for Health gewürdigt, die der Redaktion von MedTvoiLokony den Ehrentitel „Great Educator“ verliehen hat.
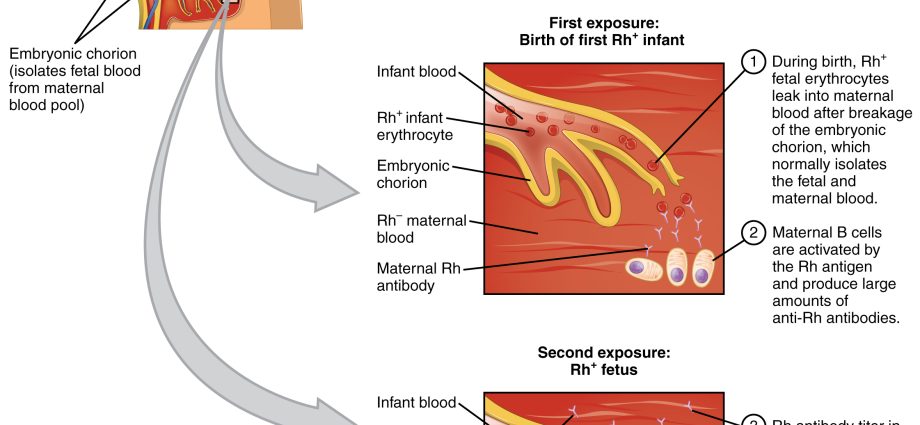
Eine neonatale hämolytische Erkrankung ist ein Zustand, der durch eine Inkompatibilität (Konflikt) des Rh-Faktors oder der AB0-Blutgruppen zwischen Mutter und Fötus verursacht wird. Die Krankheit verursacht die Produktion von Antikörpern im Blut der Mutter, was wiederum zum Abbau der roten Blutkörperchen des Fötus und des Neugeborenen führt. Die gefährlichste Form der hämolytischen Erkrankung ist die Gelbsucht.
Ein paar Worte zur hämolytischen Erkrankung des Neugeborenen …
Das Leiden hängt mit einem serologischen Konflikt zusammen, dh einer Situation, in der die Blutgruppe der Mutter von der Blutgruppe des Kindes abweicht. Eine hämolytische Erkrankung verursacht die Produktion von Antikörpern im Blut der Mutter, die die roten Blutkörperchen des Fötus und des Neugeborenen abbauen. Die gefährlichste Form der Krankheit ist eine schwere Neugeborenen-Gelbsucht, die durch einen schnell ansteigenden Bilirubinspiegel im Blut und die Entwicklung einer Anämie verursacht wird. Wenn der Bilirubinspiegel einen bestimmten Schwellenwert überschreitet, kann er das Gehirn schädigen, bekannt als Gelbsucht der Hoden der Gehirnbasiswas – falls das Kind überlebt – zu einer psychophysischen Unterentwicklung führt. Derzeit ist der serologische Konflikt kein so großes Problem wie im XNUMX. Jahrhundert.
Die Ursachen der hämolytischen Erkrankung des Neugeborenen
Jeder hat eine bestimmte Blutgruppe und ein gesunder Körper produziert unter normalen Bedingungen keine Antikörper gegen seine Blutzellen. Die Blutgruppe Rh+ produziert keine Antikörper gegen diesen Faktor, also Anti-Rh. Ebenso produziert der Körper eines Patienten mit Blutgruppe A keine Anti-A-Antikörper. Diese Regel gilt jedoch nicht für schwangere Frauen, daher wird die hämolytische Erkrankung des Neugeborenen durch einen Konflikt zwischen dem Blut des Babys und den von der Mutter produzierten Antikörpern verursacht. Einfach ausgedrückt: Das Blut der Mutter ist allergisch gegen das Blut des Babys. Die Antikörper einer schwangeren Frau können die Plazenta passieren (in der gegenwärtigen oder nächsten Schwangerschaft) und die Blutzellen des Babys angreifen. Die Folge ist dann die hämolytische Erkrankung des Kindes.
Symptome und Formen einer hämolytischen Erkrankung eines Kindes
Die mildeste Form der hämolytischen Erkrankung ist die übermäßige Zerstörung der Blutzellen des Babys. Ein Kind wird mit geboren Anämienormalerweise begleitet von einer vergrößerten Milz und Leber, aber dies stellt keine Bedrohung für sein Leben dar. Mit der Zeit verbessert sich das Blutbild deutlich und das Baby entwickelt sich richtig. Es sollte jedoch betont werden, dass die Anämie in einigen Fällen schwerwiegend ist und eine fachärztliche Behandlung erfordert.
Eine andere Form der hämolytischen Erkrankung Es besteht eine schwere Gelbsucht. Ihr Baby scheint völlig gesund zu sein, beginnt jedoch am ersten Tag nach der Geburt eine Gelbsucht zu entwickeln. Das Bilirubin, das für die Gelbfärbung der Haut verantwortlich ist, steigt sehr schnell an. Gelbsucht ist eine große Gefahr, da ihre Konzentration ab einem bestimmten Niveau eine toxische Wirkung auf das Gehirn des Babys hat. Es kann sogar zu Hirnschäden führen. Bei Kindern mit Gelbsucht werden Krampfanfälle und übermäßige Muskelspannung beobachtet. Selbst wenn ein Kind gerettet wird, kann eine Gelbsucht schwerwiegende Folgen haben, zum Beispiel kann ein Kind sein Gehör verlieren, an Epilepsie leiden und sogar Schwierigkeiten beim Sprechen und Gleichgewicht haben.
Die letzte und schwerste Form der hämolytischen Erkrankung des Neugeborenen ist generalisiert fötale Schwellung. Durch die Zerstörung der Blutzellen des Babys durch die Antikörper der Mutter (noch im fötalen Lebensstadium) wird die Durchblutung des Neugeborenen gestört und die Durchlässigkeit seiner Gefäße erhöht. Was bedeutet das? Die Flüssigkeit aus den Blutgefäßen entweicht in benachbarte Gewebe und verursacht so innere Ödeme in wichtigen Organen wie dem Bauchfell oder dem Herzbeutel, der das Herz umgibt. Gleichzeitig entwickelt das Kleinkind eine Blutarmut. Leider ist die fötale Schwellung so schwerwiegend, dass sie meistens noch im Mutterleib oder direkt nach der Geburt zum Tod des Fötus führt.
Diagnostik der hämolytischen Erkrankung des Neugeborenen
Typischerweise wird eine schwangere Frau Screening-Tests unterzogen, um das Vorhandensein von Anti-RhD oder anderen ebenso relevanten Antikörpern zu identifizieren. Üblicherweise wird im ersten Trimenon der Schwangerschaft der Antiglobulintest (Coombs-Test) durchgeführt, wenn die Eltern des Kindes RhD-inkompatibel sind. Auch bei negativem Ergebnis wird der Test alle Trimester und einen Monat vor der Entbindung wiederholt. Ein positives Testergebnis wiederum ist ein Hinweis darauf, die Diagnostik zu erweitern und Tests zur Art und zum Titer von Antikörpern durchzuführen. Ein niedriger Antikörpertiter (unter 16) erfordert nur eine konservative Behandlung, dh eine monatliche Überwachung des Antikörpertiters. Andererseits erfordert die Diagnose hoher Antikörpertiter (über 32) eine invasivere Behandlung. Eine Indikation hierfür ist auch der Nachweis der Nabelvenenerweiterung, Hepatomegalie und verdickter Plazenta im Ultraschall. Dann werden eine Aminopunktion und eine Kordozentese (Gewinnung einer fötalen Blutprobe zum Testen) durchgeführt. Diese Tests ermöglichen eine genaue Beurteilung, wie fortgeschritten die fetale Anämie ist, die Blutgruppe und das Vorhandensein geeigneter Antigene auf den Blutzellen. Normalisierte Ergebnisse erfordern eine Wiederholung des Tests nach einigen Wochen.
Die Behandlung wird eingeleitet, wenn eine schwere Anämie festgestellt wird. Außerdem wird ein PCR-Verfahren durchgeführt, das die Anwesenheit des D-Antigens bestätigt. Das Fehlen dieses Antigens schließt das Auftreten einer hämolytischen Erkrankung des Fötus aus.
Hämolytische Erkrankung des Neugeborenen – Behandlung
Die Behandlung von Beschwerden erfolgt hauptsächlich durch intrauterine exogene Bluttransfusion unter Ultraschallkontrolle. Das Blut wird in das Gefäßbett oder in die Bauchhöhle des Fötus gegeben. Für einen vollständigen Blutaustausch sind 3-4 Transfusionszyklen erforderlich. Die Therapie sollte fortgesetzt werden, bis der Fötus zu einem ektopischen Leben fähig ist. Darüber hinaus empfehlen Ärzte, die Schwangerschaft bis maximal 37 Wochen zu beenden. Nach der Geburt benötigt das Neugeborene häufig Albumintransfusionen und eine Phototherapie, in schwereren Fällen wird eine Ersatz- oder Komplementärtransfusion durchgeführt. Neben der Behandlung ist auch die Prävention von Krankheiten wichtig.
Hämolytische Erkrankung des Neugeborenen – Prophylaxe
Die Prophylaxe hämolytischer Erkrankungen kann spezifisch und unspezifisch sein. Die erste besteht darin, den Kontakt mit fremdem Blut zu vermeiden und die Regeln der gruppenkompatiblen Bluttransfusion nach Kreuzprobe zu befolgen. Die zweite wiederum basiert auf der Applikation von Anti-D-Immunglobulin 72 Stunden vor dem erwarteten Blutaustritt, das heißt:
- während der Geburt,
- bei einer Fehlgeburt,
- bei Blutungen während der Schwangerschaft,
- infolge invasiver Eingriffe während der Schwangerschaft,
- während einer Eileiterschwangerschaftsoperation.
Als Intraschwangerschaftsprophylaxe bei Rh-negativen Frauen mit negativen Antiglobulin-Testergebnissen wird die Gabe von Anti-D-Immunglobulinen (in der 28. Schwangerschaftswoche) angewendet. Die nächste Dosis Immunglobuline wird erst nach der Geburt des Babys verabreicht. Diese Methode sichert nur eine, engste Schwangerschaft. Bei Frauen, die noch mehr Kinder planen, kommt wieder die Immunprophylaxe zum Einsatz.