Inhalte
Teratospermie: Definition, Ursachen, Symptome und Behandlung
Teratospermie (oder Teratozoospermie) ist eine Spermienanomalie, die durch Spermien mit morphologischen Defekten gekennzeichnet ist. Als Folge dieser Missbildungen ist die Befruchtungskraft der Spermien beeinträchtigt und das Paar kann Schwierigkeiten haben, schwanger zu werden.
Was ist Teratospermie?
Teratospermie ist eine Spermienanomalie, die durch Spermien mit morphologischen Defekten gekennzeichnet ist. Diese Anomalien können verschiedene Teile des Spermas betreffen:
- der Kopf, der den Kern enthält, der die 23 väterlichen Chromosomen trägt;
- das Akrosom, eine kleine Membran an der Vorderseite des Kopfes, die zum Zeitpunkt der Befruchtung Enzyme freisetzt, die es den Spermien ermöglichen, den pelluciden Bereich der Eizelle zu durchqueren;
- das Flagellum, dieser „Schwanz“, der es ihm ermöglicht, beweglich zu sein und sich daher von der Vagina zur Gebärmutter und dann zu den Eileitern zu bewegen, um eine mögliche Begegnung mit der Eizelle zu ermöglichen;
- der Zwischenteil zwischen Flagellum und Kopf.
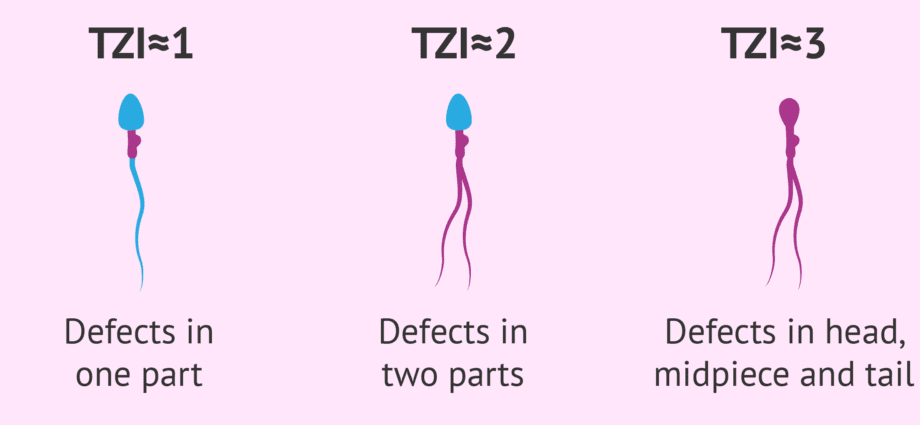
Oft sind die Anomalien polymorph: Sie können in Größe oder Form vielfältig sein, sowohl den Kopf als auch das Flagellum betreffen, von einem Spermium zum anderen variieren. Es kann sich um Globozoospermie (Fehlen eines Akrosoms), Doppelgeißel oder Doppelkopf, gewickeltes Geißel usw. handeln.
All diese Anomalien wirken sich auf die Befruchtungskraft der Spermien und damit auf die Fruchtbarkeit des Mannes aus. Die Auswirkung wird je nach Prozentsatz der verbleibenden normalen Spermien mehr oder weniger wichtig sein. Teratospermie kann die Wahrscheinlichkeit einer Empfängnis verringern und sogar zu männlicher Unfruchtbarkeit führen, wenn sie schwerwiegend ist.
Teratospermie ist oft mit anderen Spermaanomalien verbunden: Oligospermie (unzureichende Anzahl von Spermatozoen), Asthenospermie (Defekt der Spermienmobilität. Dies wird als Oligo-Astheno-Teraozoospermie (OATS) bezeichnet.
Die Ursachen
Wie bei allen Spermienanomalien können die Ursachen hormonell, infektiös, toxisch oder medizinisch sein. Die Morphologie der Spermatozoen ist in der Tat der erste Parameter, der durch einen externen Faktor (Toxinexposition, Infektion usw.) verändert wird. Immer mehr Fachleute gehen davon aus, dass die Luft- und Lebensmittelverschmutzung (insbesondere durch Pestizide) einen direkten Einfluss auf die Morphologie der Spermatozoen hat.
Aber manchmal wird keine Ursache gefunden.
Symptome
Das Hauptsymptom der Teratospermie sind Schwierigkeiten bei der Empfängnis. Die abnorme Form der Spermien hat keinen Einfluss auf das Auftreten von Fehlbildungen beim ungeborenen Kind, sondern nur auf die Wahrscheinlichkeit einer Schwangerschaft.
Die Diagnose
Teratospermie wird mittels Spermiogramm diagnostiziert, einer der ersten Untersuchungen, die systematisch bei Männern im Rahmen einer Unfruchtbarkeitsuntersuchung durchgeführt wird. Es ermöglicht eine qualitative und quantitative Untersuchung der Spermien dank der Analyse verschiedener biologischer Parameter:
- das Volumen des Ejakulats;
- der pH-Wert;
- Spermienkonzentration;
- Spermienmobilität;
- Spermienmorphologie;
- Vitalität der Spermien.
Der Teil über die Spermienmorphologie ist der längste und schwierigste Teil des Spermiogramms. In einem als Spermizytogramm bezeichneten Test werden 200 Spermien fixiert und auf Abstrich-Objektträgern gefärbt. Dann untersucht der Biologe die verschiedenen Teile der Spermien unter einem Mikroskop, um den Prozentsatz der morphologisch normalen Spermien zu bestimmen.
Die Art der morphologischen Anomalien wird ebenfalls berücksichtigt, um den Einfluss der Teratospermie auf die Fertilität abzuschätzen. Es gibt mehrere Klassifikationen:
- die von Auger und Eustache modifizierte David-Klassifikation, die noch immer von bestimmten französischen Laboratorien verwendet wird;
- die Kruger-Klassifikation, die internationale Klassifikation der WHO, ist die weltweit am weitesten verbreitete. Diese mit einem Automaten durchgeführte „schwerere“ Klassifizierung klassifiziert als atypische Spermien alle Spermien, die auch nur geringfügig von der als normal angesehenen Form abweichen.
Beträgt der Anteil richtig gebildeter Spermien weniger als 4% nach der WHO-Klassifikation bzw. 15% nach der modifizierten David-Klassifikation, besteht der Verdacht auf Teratospermie. Aber wie bei jeder Spermienanomalie wird ein zweites oder sogar drittes Spermiogramm im Abstand von 3 Monaten (die Dauer eines Spermatogenesezyklus beträgt 74 Tage) durchgeführt, um eine sichere Diagnose zu stellen, zumal verschiedene Faktoren die Spermienmorphologie beeinflussen können ( lange Abstinenzzeit, regelmäßiger Cannabiskonsum, Fieberschübe usw.).
Ein Migrations-Überlebenstest (TMS) vervollständigt in der Regel die Diagnose. Es ermöglicht eine Beurteilung der Anzahl der Spermien, die in die Gebärmutter gelangen und die Eizelle befruchten können.
Eine Spermienkultur wird häufig mit dem Spermiogramm gekoppelt, um eine Infektion nachzuweisen, die die Spermatogenese verändern und zu morphologischen Defekten der Spermien führen könnte.
Behandlung bei der Geburt eines Kindes
Wird während der Spermienkultur eine Infektion festgestellt, wird eine antibiotische Behandlung verordnet. Wenn der Verdacht besteht, dass die Exposition gegenüber bestimmten Toxinen (Tabak, Drogen, Alkohol, Medikamente) die Ursache der Teratospermie ist, ist die Beseitigung der Toxine der erste Schritt in der Behandlung.
Aber manchmal wird keine Ursache gefunden und dem Paar wird der Einsatz von ART angeboten. Da der Anteil normaler Spermien ein guter Indikator für die natürliche Befruchtungsfähigkeit des Spermatozoons ist, stellt er insbesondere beim Migrations-Überlebenstest ein Entscheidungselement bei der Wahl der Technik der ART dar: Insemination. Gebärmutter (IUI), In-vitro-Fertilisation (IVF) oder In-vitro-Fertilisation mit intrazytoplasmatischer Injektion (IVF-ICSI).