Inhalte
Azoospermie: Definition, Ursachen, Symptome und Behandlungen
Bei einer Fruchtbarkeitsuntersuchung des Paares wird beim Mann systematisch ein Spermogramm durchgeführt. Durch die Auswertung verschiedener Parameter der Spermien ermöglicht diese biologische Untersuchung die Aktualisierung verschiedener Spermienanomalien, wie z. B. Azoospermie, ein völliges Fehlen von Spermien.
Was ist Azoospermie?
Azoospermie ist eine Spermienanomalie, die durch das vollständige Fehlen von Spermien im Ejakulat gekennzeichnet ist. Es führt bei Männern offensichtlich zu Unfruchtbarkeit, denn ohne Spermien kann es keine Befruchtung geben.
Azoospermie betrifft weniger als 1 % der Männer in der Allgemeinbevölkerung oder 5 bis 15 % der unfruchtbaren Männer (1).
Die Ursachen
Je nach Ursache gibt es zwei Arten von Azoospermie:
Sekretorische Azoospermie (oder NOA, für nichtobstruktive Azoospermie)
Die Spermatogenese ist beeinträchtigt oder fehlt und die Hoden produzieren keine Spermien. Die Ursache für diesen Spermatogenese-Defekt kann sein:
- hormonell, mit Hypogonadismus (Fehlen oder Anomalie bei der Sekretion von Sexualhormonen), der angeboren (z. B. Kallmann-Morsier-Syndrom) oder erworben sein kann, insbesondere aufgrund von Hypophysentumoren, die die Funktion der Hypothalamus-Hypophysen-Achse verändern, oder nach einer Behandlung (zB Chemotherapie);
- Genetik: Klinefelter-Syndrom (Vorliegen eines zusätzlichen X-Chromosoms), das 1 von 1200 Männern betrifft (2), strukturelle Anomalie der Chromosomen (Mikrodeletion, dh Verlust eines Fragments, insbesondere des Y-Chromosoms), Translokation (ein Segment des Chromosoms löst sich und verbindet sich mit einem anderen). Diese Chromosomenanomalien sind für 5,8% der männlichen Unfruchtbarkeitsprobleme verantwortlich (3);
- bilateraler Kryptorchismus: die beiden Hoden sind nicht in den Schleimbeutel abgestiegen, was den Prozess der Spermatogenese beeinträchtigt;
- Infektion: Prostatitis, Orchitis.
Obstruktive oder exkretorische Azoospermie (OA, obstruktive Azoospermie)
Die Hoden produzieren zwar Spermatozoen, können aber aufgrund einer Verstopfung der Gänge (Nebenhoden, Samenleiter oder Ejakulationsgänge) nicht nach außen getragen werden. Die Ursache kann folgende Ursachen haben:
- angeboren: Die Samenwege wurden durch die Embryogenese verändert, was zum Fehlen des Samenleiters führt. Bei Männern mit Mukoviszidose kann eine Mutation im CFTR-Gen das Fehlen von Samenleitern verursachen;
- infektiös: Die Atemwege wurden nach einer Infektion (Epididymitis, Prostatovesiculitis, Prostata-Utriculus) blockiert.
Symptome
Das Hauptsymptom der Azoospermie ist Unfruchtbarkeit.
Die Diagnose
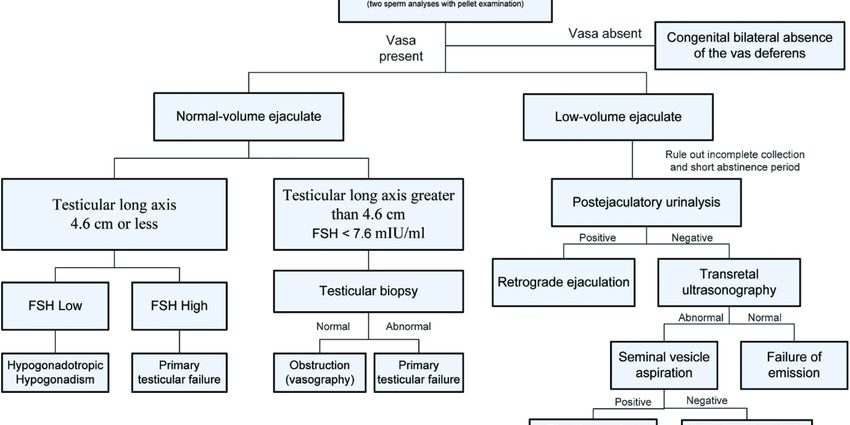
Die Diagnose einer Azoospermie wird während einer Unfruchtbarkeitsberatung gestellt, die bei Männern systematisch ein Spermiogramm umfasst. Diese Untersuchung besteht darin, den Inhalt des Ejakulats (Samen) zu analysieren, verschiedene Parameter zu bewerten und die Ergebnisse mit den von der WHO festgelegten Standards zu vergleichen.
Bei Azoospermie werden nach Zentrifugation des gesamten Ejakulats keine Spermien gefunden. Um die Diagnose zu stellen, ist es jedoch notwendig, ein oder sogar zwei weitere Spermiogramme im Abstand von jeweils 3 Monaten durchzuführen, da die Spermatogenese (Spermaproduktionszyklus) etwa 72 Tage dauert. Bei fehlender Spermienproduktion über 2 bis 3 aufeinanderfolgende Zyklen wird die Diagnose Azoospermie gestellt.
Um die Diagnose zu verfeinern und die Ursache dieser Azoospermie zu ermitteln, werden verschiedene Zusatzuntersuchungen durchgeführt:
- eine klinische Untersuchung mit Palpation der Hoden, Messung des Hodenvolumens, Palpation des Nebenhodens, des Samenleiters;
- Samenbiochemie (oder biochemische Untersuchung von Spermien), um verschiedene Sekrete (Zink, Citrat, Fructose, Carnitin, saure Phosphatasen usw.) zu analysieren, die im Samenplasma enthalten sind und aus den verschiedenen Drüsen des Genitaltrakts (Samenbläschen, Prostata) stammen , Nebenhoden). Wenn die Bahnen blockiert sind, können diese Sekrete gestört werden und eine biochemische Analyse kann helfen, die Höhe des Hindernisses zu lokalisieren;
- eine hormonelle Beurteilung durch Bluttest, umfassend insbesondere eine Bestimmung von FSH (follikelstimulierendes Hormon). Ein hoher FSH-Wert weist auf eine Hodenschädigung hin; ein niedriger FSH-Spiegel mit hoher Beteiligung (auf der Ebene der Hypothalamus-Hypophysen-Achse);
- Serologie durch Bluttest, um nach einer Infektion wie Chlamydien zu suchen, die den Ausscheidungstrakt schädigen kann oder verursachen kann;
- ein Ultraschall des Hodensacks, um die Hoden zu überprüfen und Anomalien des Samenleiters oder des Nebenhodens zu erkennen;
- ein Blutkaryotyp und genetische Tests, um nach einer genetischen Anomalie zu suchen;
- eine Hodenbiopsie, bei der unter Narkose ein Gewebestück im Hoden entnommen wird;
- Bei Verdacht auf eine obere Pathologie wird manchmal eine Röntgen- oder MRT-Untersuchung der Hypophyse angeboten.
Behandlung und Prävention
Im Falle einer sekretorischen Azoospermie hormonellen Ursprungs nach einer Veränderung der Hypothalamus-Hypophysen-Achse (hypogonadotroper Hypogonadismus) kann eine Hormonbehandlung vorgeschlagen werden, um die für die Spermatogenese notwendige hormonelle Sekretion wiederherzustellen.
In anderen Fällen kann eine chirurgische Suche nach Spermien entweder im Hoden während der Hodenbiopsie (Technik namens TESE: TEstikuläre Spermienextraktion) durchgeführt werden, wenn es sich um eine sekretorische Azoospermie handelt, oder in der Hodenbiopsie. Nebenhoden (MESA-Technik, mikrochirurgische Nebenhoden-Spermaaspiration), wenn es sich um eine obstruktive Azoospermie handelt.
Werden Spermien entnommen, können diese unmittelbar nach der Biopsie (synchrone Entnahme) oder nach dem Einfrieren (asynchrone Entnahme) während der IVF (In-vitro-Fertilisation) mit ICSI (intrazytoplasmatische Spermieninjektion) verwendet werden. Bei dieser AMP-Technik wird ein einzelnes Spermium direkt in jede reife Eizelle injiziert. Da die Spermien ausgewählt und die Befruchtung „erzwungen“ wird, liefert ICSI im Allgemeinen bessere Ergebnisse als konventionelle IVF.
Wenn kein Sperma gesammelt werden kann, kann dem Paar eine IVF mit gespendetem Sperma angeboten werden.










Ibo ni ile iwosan yin wa